Netzhaut Spezialist in Wien | Dr. Seiller-Tarbuk
Diabetische Retinopathie
Die diabetische Retinopathie entwickelt sich häufig unbemerkt. Anfangs bemerken Betroffene nur geringe Veränderungen und die Krankheit bleibt daher oft lange unbemerkt. Mit der Zeit kann es jedoch zu irreversiblen Schäden an der Netzhaut und einem deutlichen Verlust der Sehkraft kommen. Ohne rechtzeitige Diagnose besteht die Gefahr einer bleibenden Sehverschlechterung.
Regelmäßige augenärztliche Kontrollen sind daher entscheidend. Sie ermöglichen es, erste Anzeichen frühzeitig zu erkennen und mit einer gezielten Therapie das Fortschreiten der Erkrankung zu verlangsamen und das Sehvermögen bestmöglich zu erhalten.
Inhalt
Diabetische Retinopathie - Definition
Was ist Diabetische Retinopathie (DRP)?


Nicht-proliferative Retinopathie
Die nicht-proliferative diabetische Retinopathie ist die frühe Form dieser Netzhauterkrankung.
Durch Diabetes kommt es zu kleineren Schädigungen der feinen Blutgefäße in der Netzhaut. Typisch sind winzige Gefäßaussackungen, kleine Blutungen oder Ablagerungen. In dieser Phase bemerken Betroffene oft noch keine oder nur geringe Sehstörungen.
Dennoch schreitet die Erkrankung im Hintergrund langsam voran und kann unbehandelt eine bleibende Sehverschlechterung als Folge haben.
Proliferative Retinopathie
Die proliferative diabetische Retinopathie ist die fortgeschrittene, aggressive Form.
Da die geschädigten Netzhautgefäße das Auge nicht mehr ausreichend versorgen, bildet der Körper neue Blutgefäße. Diese sind jedoch sehr instabil und neigen zu Blutungen ins Augeninnere. Zusätzlich können sich Narbenstränge entwickeln, die die Netzhaut auf Dauer schädigen oder sogar ablösen.
Unbehandelt kommt es oft zu einer massiven Sehverschlechterung bis hin zur vollständigen Erblindung.

Gesunde Netzhaut
Nicht-proliferative Retinopathie
Die nicht-proliferative diabetische Retinopathie ist die frühe Form dieser Netzhauterkrankung.
Durch Diabetes kommt es zu kleineren Schädigungen der feinen Blutgefäße in der Netzhaut. Typisch sind winzige Gefäßaussackungen, kleine Blutungen oder Ablagerungen. In dieser Phase bemerken Betroffene oft noch keine oder nur geringe Sehstörungen.
Dennoch schreitet die Erkrankung im Hintergrund langsam voran und kann unbehandelt eine bleibende Sehverschlechterung als Folge haben.

Diabetische Retinopathie
Proliferative Retinopathie
Die proliferative diabetische Retinopathie ist die fortgeschrittene, aggressive Form.
Da die geschädigten Netzhautgefäße das Auge nicht mehr ausreichend versorgen, bildet der Körper neue Blutgefäße. Diese sind jedoch sehr instabil und neigen zu Blutungen ins Augeninnere. Zusätzlich können sich Narbenstränge entwickeln, die die Netzhaut auf Dauer schädigen oder sogar ablösen.
Unbehandelt kommt es oft zu einer massiven Sehverschlechterung bis hin zur vollständigen Erblindung.
Diabetische Retinopathie - Risikofaktoren & Symptome
Wie erkennt man Diabetische Retinopathie?
Diabetische Retinopathie
Symptome
Frühstadium
Zu Beginn verläuft die diabetische Retinopathie oft unauffällig. Erste Hinweise können verschwommenes Sehen, schwankende Sehschärfe oder kleine dunkle Punkte im Blickfeld sein. Diese Veränderungen treten meist schleichend auf und werden von vielen Betroffenen zunächst kaum wahrgenommen.
Spätstadium
Im fortgeschrittenen Verlauf kommt es häufig zu Blutungen ins Augeninnere, Narbenbildung oder einer Netzhautablösung. Dadurch kann das Sehen plötzlich stark beeinträchtigt werden, bis hin zum vollständigen Verlust der zentralen Sehkraft. In diesem Stadium besteht ein hohes Risiko für eine bleibende Erblindung.
Diabetische Retinopathie
Symptome
Frühstadium
Zu Beginn verläuft die diabetische Retinopathie oft unauffällig. Erste Hinweise können verschwommenes Sehen, schwankende Sehschärfe oder kleine dunkle Punkte im Blickfeld sein. Diese Veränderungen treten meist schleichend auf und werden von vielen Betroffenen zunächst kaum wahrgenommen.
Spätstadium
Im fortgeschrittenen Verlauf kommt es häufig zu Blutungen ins Augeninnere, Narbenbildung oder einer Netzhautablösung. Dadurch kann das Sehen plötzlich stark beeinträchtigt werden, bis hin zum vollständigen Verlust der zentralen Sehkraft. In diesem Stadium besteht ein hohes Risiko für eine bleibende Erblindung.
Diabetische Retinopathie
Risikofaktoren
Das Risiko für eine diabetische Retinopathie steigt mit der Dauer des Diabetes und einer unzureichenden Blutzuckereinstellung deutlich an. Je länger die Erkrankung besteht und je schlechter die Werte kontrolliert werden, desto größer ist die Gefahr von Netzhautschäden.
Auch Begleiterkrankungen wie Bluthochdruck, erhöhte Blutfette oder Nierenerkrankungen verstärken das Risiko. Rauchen wirkt zusätzlich schädigend auf die feinen Gefäße und beschleunigt die Veränderungen an der Netzhaut.
Regelmäßige augenärztliche Kontrollen sind deshalb für alle Betroffenen besonders wichtig, um rechtzeitig Veränderungen zu erkennen.
Empfehlung
Bei bekanntem Diabetes mellitus werden Kontrolluntersuchungen empfohlen:
- ✓ Bei Erstdiagnose
- ✓ Jährlich (auch ohne Beschwerden)
- ✓ Bei Sehverschlechterung
Trifft eines dieser Kriterien auf Sie zu?
Jetzt Vorsorgetermin vereinbarenDiabetische Retinopathie
Symptome
- ✦ Lange beschwerdefrei
- ✦ Schwankende Sehkraft
- ✦ Dunkle Punkte oder Flecken
- ✦ Verzerrtes Sehen
- ✦ Schwierigkeiten beim Lesen
- ✦ Probleme Gesichter zu erkennen
- ✦ Plötzlicher Sehverlust
Diabetische Retinopathie
Risikofaktoren
- 🚩 Dauer des Diabetes
- 🚩 Schlechte Blutzuckereinstellung
- 🚩 Bluthochdruck
- 🚩 Erhöhte Blutfettwerte
- 🚩 Nierenerkrankungen
- 🚩 Rauchen
- 🚩 Schwangerschaft (bei Diabetes)
Diabetische Retinopathie - Diagnostik
Untersuchungen bei diabetischer Retinopathie
Anamnese
Arztgespräch

Am Beginn einer Untersuchung zur Diabetischen Retinopathie steht ein ausführliches Gespräch. Dabei werden individuelle Risikofaktoren, bestehende Vorerkrankungen, Lebensgewohnheiten wie Rauchen oder Ernährung sowie aktuelle Sehstörungen erfasst. Auch familiäre Fälle von anderen Netzhauterkrankungen spielen eine wichtige Rolle.
Diese Angaben helfen, das persönliche Risiko besser einzuschätzen und die weiteren Untersuchungen gezielt zu planen.

Diabetische Retinopathie - Therapie
Wie wird Diabetische Retinopathie behandelt?
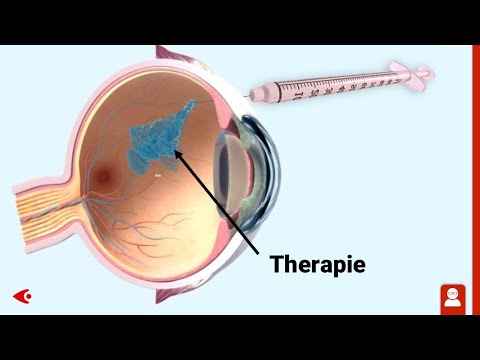
Spritzen
Die intravitreale Injektionstherapie (IVOM) ist die wichtigste Behandlung bei der proliferativen Diabetischen Retinopathie. Dabei werden Wirkstoffe direkt in das Augeninnere eingebracht, die das Wachstum krankhafter Gefäße hemmen. Die Behandlung erfolgt ambulant und ist für die Patientinnen und Patienten meist gut verträglich.
Laser
In speziellen Fällen können Laserbehandlungen (ALK) oder die photodynamische Therapie (PDT) eingesetzt werden. Ziel ist es, undichte oder krankhafte Gefäße gezielt zu verschließen und damit das Fortschreiten der Erkrankung zu bremsen. Diese Verfahren werden zwar seltener angewendet, stellen aber eine sinnvolle Ergänzung dar, wenn andere Therapien nicht ausreichend wirksam sind.
Operation
In schweren oder fortgeschrittenen Fällen einer diabetischen Retinopathie, etwa bei großen Blutungen oder Netzhautablösungen, kann eine Operation notwendig sein. Bei einer Vitrektomie wird der Glaskörper entfernt und durch eine klare Flüssigkeit ersetzt. So lassen sich Blutungen beseitigen und die Netzhaut entlasten.

Warten Sie nicht, bis Sie Schäden bemerken!
Mit moderner Bildgebung können selbst kleinste Veränderungen der Netzhaut entdeckt werden. Je früher eine diabetische Retinopathie erkannt wird, desto besser ist die Prognose für Ihr Sehvermögen.
Jetzt Termin vereinbarenDiabetische Retinopathie - Leistungen
Angebot in meiner Ordination
Vorsorgeuntersuchung
Diabetische Retinopathie in Wien
Jährliche Vorsorgeuntersuchungen ermöglichen eine frühest mögliche Diagnose, da frühe Veränderungen der Netzhaut oft unbemerkt bleiben. In meiner Ordination in Wien stehen moderne Diagnoseverfahren zur Verfügung, mit denen selbst kleinste Veränderungen erkannt werden können.
Zur Basisdiagnostik zählen die Untersuchung des Augenhintergrunds mit der Spaltlampe, hochauflösende OCT-Bildgebung sowie einfache Funktionstests wie das Amsler-Gitter.
Ergänzend kann bei Bedarf eine Fluoreszenzangiografie durchgeführt werden, um krankhafte Gefäßveränderungen sichtbar zu machen.


Verlaufskontrolle
Diabetische Retinopathie in Wien
Wurde bei Ihnen eine Blutzuckerkrankheit (Diabetes mellitus) oder eine damit verbundene Retinopathie diagnostiziert, sind regelmäßige Kontrollen notwendig, um die Entwicklung der Erkrankung genau im Blick zu behalten. Dabei werden Veränderungen der Netzhaut mit OCT-Aufnahmen dokumentiert und der aktuelle Visus überprüft.
Besonders bei laufender IVOM-Therapie ist eine engmaschige Kontrolle entscheidend, um die Wirksamkeit der Behandlung zu beurteilen und den optimalen Zeitpunkt für weitere Injektionen oder einen Therapiewechsel festzulegen.
So lässt sich der Krankheitsverlauf gezielt steuern und das Sehvermögen möglichst lange stabil halten.
Behandlung
Diabetische Retinopathie in Wien
Die Behandlung richtet sich nach der Form der diabetischen Retinopathie. Bei der nicht-proliferativen Form können regelmäßige Kontrollen und eine Blutzucker- sowie Blutdruckeinstellung ausreichen. Bei der proliferativen Form kann eine intravitreale Injektionstherapie (IVOM) mit modernen Wirkstoffen notwendig sein. Sie hemmt krankhafte Gefäßneubildungen und verbessert die Chancen, das Sehen langfristig zu erhalten.
In speziellen Fällen können zusätzlich Laser- oder photodynamische Therapien sinnvoll sein.
Alle Behandlungen erfolgen nach aktuellen internationalen Leitlinien und werden individuell auf Ihre Situation abgestimmt.

Vorsorgeuntersuchung
Diabetische Retinopathie in Wien
Jährliche Vorsorgeuntersuchungen ermöglichen eine frühest mögliche Diagnose, da frühe Veränderungen der Netzhaut oft unbemerkt bleiben. In meiner Ordination in Wien stehen moderne Diagnoseverfahren zur Verfügung, mit denen selbst kleinste Veränderungen erkannt werden können.
Zur Basisdiagnostik zählen die Untersuchung des Augenhintergrunds mit der Spaltlampe, hochauflösende OCT-Bildgebung sowie einfache Funktionstests wie das Amsler-Gitter.
Ergänzend kann bei Bedarf eine Fluoreszenzangiografie durchgeführt werden, um krankhafte Gefäßveränderungen sichtbar zu machen.

Verlaufskontrolle
Diabetische Retinopathie in Wien
Wurde bei Ihnen eine Blutzuckerkrankheit (Diabetes mellitus) oder eine damit verbundene Retinopathie diagnostiziert, sind regelmäßige Kontrollen notwendig, um die Entwicklung der Erkrankung genau im Blick zu behalten. Dabei werden Veränderungen der Netzhaut mit OCT-Aufnahmen dokumentiert und der aktuelle Visus überprüft.
Besonders bei laufender IVOM-Therapie ist eine engmaschige Kontrolle entscheidend, um die Wirksamkeit der Behandlung zu beurteilen und den optimalen Zeitpunkt für weitere Injektionen oder einen Therapiewechsel festzulegen.
So lässt sich der Krankheitsverlauf gezielt steuern und das Sehvermögen möglichst lange stabil halten.

Behandlung
Diabetische Retinopathie in Wien
Die Behandlung richtet sich nach der Form der diabetischen Retinopathie. Bei der nicht-proliferativen Form können regelmäßige Kontrollen und eine Blutzucker- sowie Blutdruckeinstellung ausreichen. Bei der proliferativen Form kann eine intravitreale Injektionstherapie (IVOM) mit modernen Wirkstoffen notwendig sein. Sie hemmt krankhafte Gefäßneubildungen und verbessert die Chancen, das Sehen langfristig zu erhalten.
In speziellen Fällen können zusätzlich Laser- oder photodynamische Therapien sinnvoll sein.
Alle Behandlungen erfolgen nach aktuellen internationalen Leitlinien und werden individuell auf Ihre Situation abgestimmt.


Ordination
Weintraubengasse
✓ Individuelle Beratung
✓ Modernste Ausstattung
- Spaltlampenuntersuchung
- OCT
- Perimetrie
- Applanationstonometrie
✓ Fundierte Expertise
- Langjährige Erfahrung
- Bester Österreicher (European Board Exam 2024)
- Stv. Leiter der Augenambulanz BBWien
Krankenhaus
Barmherzige Brüder Wien
✓ Laserbehandlung
- Laserkoagulation (ALK)
- Photodynamische Therapie (PDT)
✓ IVOM Therapie
- Vabysmo
- Lucentis
- Eylea
- Bevacizumab
- Avastin
✓ Netzhautambulanz
Diabetische Retinopathie - Infomaterial
DRP - Zusätzliche Informationen
Häufige Fragen (FAQ) ›
Was ist eine diabetische Retinopathie (DRP)? +
Die diabetische Retinopathie ist eine Schädigung der kleinen Blutgefäße der Netzhaut als Folge einer Zuckerkrankheit (Diabetes mellitus). Sie zählt zu den häufigsten Erblindungsursachen im erwerbsfähigen Alter. Betroffen sein können sowohl Typ-1- als auch Typ-2-Diabetiker.
Was ist der Unterschied zwischen nicht-proliferativer und proliferativer DRP? +
Bei der nicht-proliferativen Form (NPDR) zeigen sich kleine Gefäßaussackungen, Blutungen und Ablagerungen in der Netzhaut — meist ohne Sehbeeinträchtigung. Bei der proliferativen Form (PDR) bilden sich als Reaktion auf den Sauerstoffmangel neue, brüchige Gefäße. Sie können ins Augeninnere bluten und eine Netzhautablösung auslösen. Die PDR ist die aggressive Form und benötigt rasche Behandlung.
Welche Symptome deuten auf eine DRP hin? +
Im Frühstadium gibt es oft keine Beschwerden. Später können verschwommenes Sehen, schwankende Sehschärfe, dunkle Punkte oder Flecken im Blickfeld, Schwierigkeiten beim Lesen oder plötzlicher Sehverlust auftreten. Bei plötzlichen schwarzen Schleiern oder Blitzen sofort zum Augenarzt.
Wer ist besonders gefährdet? +
Besonders gefährdet sind Menschen mit lang bestehendem Diabetes, schlecht eingestelltem Blutzucker, Bluthochdruck, erhöhten Blutfetten, Nierenerkrankungen oder die rauchen. Auch eine Schwangerschaft bei bestehendem Diabetes erhöht das Risiko.
Wie oft sollte ich zur Vorsorge bei Diabetes? +
Bei Typ-1-Diabetes: erste Augenuntersuchung 5 Jahre nach Diagnosestellung, danach jährlich. Bei Typ-2-Diabetes: sofort nach Diagnosestellung und danach mindestens jährlich. Bei bekannter DRP häufigere Kontrollen (alle 3–6 Monate) je nach Aktivität.
Wie wird eine DRP diagnostiziert? +
Die Diagnose erfolgt durch Kombination aus Spaltlampenuntersuchung des Augenhintergrunds (Funduskopie), hochauflösender OCT-Bildgebung, Visusbestimmung und bei Bedarf Fluoreszenzangiographie zur Darstellung krankhafter Gefäßveränderungen.
Ist die DRP heilbar? +
Die DRP ist nicht heilbar. Mit einer frühzeitigen und konsequenten Behandlung — vor allem durch gute Blutzucker- und Blutdruckeinstellung sowie bei Bedarf IVOM, Laser oder Operation — lässt sich das Fortschreiten deutlich verlangsamen oder stoppen und das vorhandene Sehvermögen erhalten.
Was ist eine IVOM-Therapie? +
Die intravitreale operative Medikamenteneingabe (IVOM) ist die wichtigste Behandlung der proliferativen DRP und des diabetischen Makulaödems. Dabei werden Anti-VEGF-Wirkstoffe (z.B. Ranibizumab/Lucentis, Aflibercept/Eylea, Faricimab/Vabysmo) direkt in das Augeninnere injiziert. Sie hemmen das Wachstum krankhafter Gefäße und reduzieren Schwellungen. Der Eingriff dauert wenige Minuten und wird ambulant durchgeführt.
Wie oft muss ich Injektionen erhalten? +
Das hängt von der Aktivität der Erkrankung und dem verwendeten Wirkstoff ab. Zu Beginn sind oft monatliche Injektionen notwendig. Im Verlauf werden die Abstände je nach Ansprechen angepasst. Moderne Wirkstoffe wie Faricimab ermöglichen längere Behandlungsintervalle. Regelmäßige OCT-Kontrollen sind entscheidend für die Therapiesteuerung.
Was kann ich selbst tun, um meine Sehkraft zu schützen? +
Das Wichtigste ist eine gute Blutzuckereinstellung (HbA1c möglichst < 7 %) und Blutdruckkontrolle. Nichtrauchen, gesunde Ernährung, regelmäßige Bewegung und konsequente augenärztliche Kontrollen sind entscheidend, um das Risiko einer Verschlechterung zu minimieren.
Kann sich eine DRP zurückbilden? +
Bereits entstandene Gefäßschäden bilden sich nicht vollständig zurück. Unter konsequenter Therapie (gute Blutzuckerkontrolle + IVOM bei Bedarf) lassen sich aktive Veränderungen aber oft stabilisieren oder zumindest verlangsamen. Früh erkannt, kann das Sehvermögen in vielen Fällen langfristig erhalten werden.
Führt eine DRP zur Erblindung? +
Unbehandelt kann die proliferative Form zu schwerem Sehverlust oder Erblindung führen. Mit moderner Therapie (IVOM, Laser, Vitrektomie) und guter Stoffwechselkontrolle lässt sich eine Erblindung in den allermeisten Fällen verhindern. Rechtzeitige Diagnose und konsequente Behandlung sind der Schlüssel.